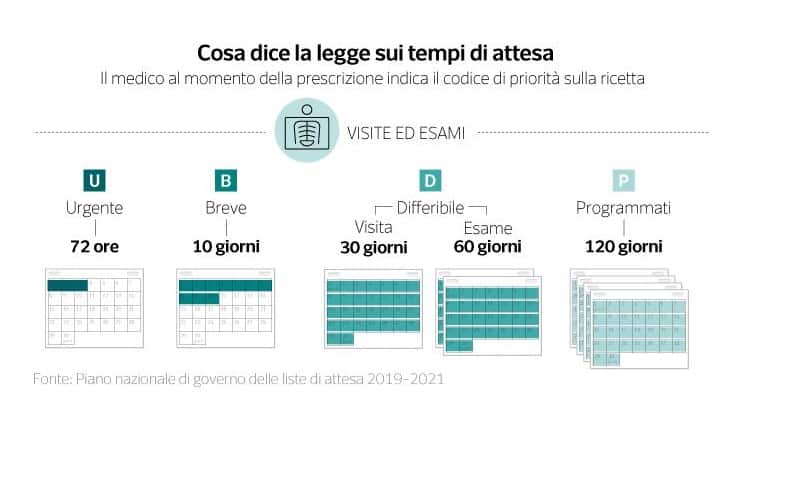
Si è svolta dal 7 al 10 giugno scorsi ad Abano Terme la fiera EMT (European Medical Tourism), dedicata al Turismo Medico.
Finalmente, dopo la battuta di arresto dovuta al Covid, i congressi e gli incontri dal vivo sono ripresi a pieno ritmo.
La fiera del turismo medico europeo, EMT, è un’occasione di incontro e di scambio tra realtà europee e mondiali che si occupano di salute.
Cosa è il turismo medico? Possiamo definirlo come il movimento dei pazienti da uno stato all’altro alla ricerca di cure mediche. I motivi possono essere diversi, dalla ricerca delle migliori cure per la propria patologia, o la necessità di trovare tariffe più convenienti.

I partecipanti
Alla fiera del turismo EMT partecipano decine di esperti di turismo medico internazionali che ricoprono posizioni dirigenziali nelle grandi istituzioni e aziende del turismo sanitario.
Tre giorni quindi di scambio di esperienze e di formazione.
Gli interventi sono stati molteplici, e su diversi aspetti del Turismo Medico.

Gli interventi
Il primo giorno è stato dedicato alle Assicurazioni ed ai sistemi sanitati di Svizzera, Italia e Regno Univo, grazie alla presentazione “Journey for Health and Welfare”.
La seconda giornata è stata incentrata sui temi:
“Developing a new strategy to build Partnership networks between companies acting in Europe and Turkey”
“Market influence strategies for Health Care Operations”.
Ma la parte più importante della fiera del turismo è stata il terzo giorno, con gli incontri B2B tra i partecipanti.
Si sono svolti più di 200 incontri di lavoro e sono stati presi accordi per collaborazioni ulteriori.

Gli incontri di SEF
Anche la nostra società, SEF Surgical European Facilitator, ha partecipato agli incontri, ed ha potuto stabilire nuove connessioni ed espandere il suo attuale network.
Per saperne di più
Per maggiori info sulle attività di SEF o sul turismo medico contattaci a info@sef.care, o visita il ns sito www.sef.care