Un’analisi del problema delle liste di attesa in Italia non solo generale, ma analizzando le problematiche Regione per Regione.
La nostra Sanità continua ad essere alle prese con le liste di Attesa, come evidenziato dai vari studi di settore che abbiamo pubblicato ultimamente nei nostri articoli.
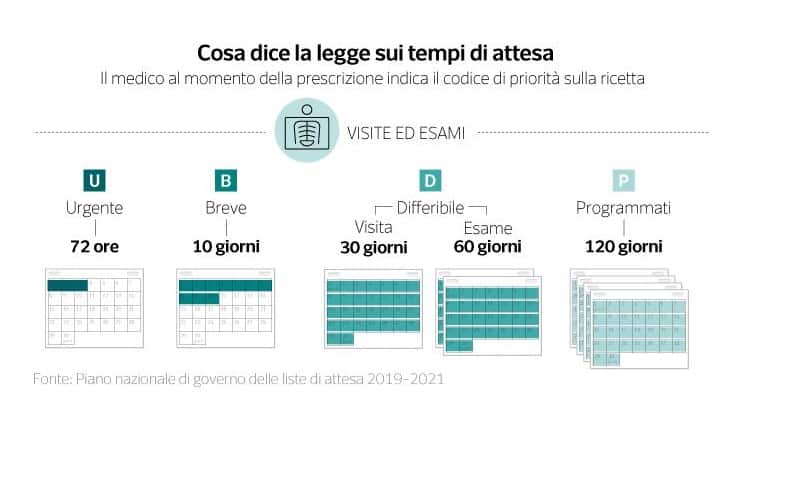
Liste di Attesa
In Italia, i tempi medi per una visita sono purtroppo molto lunghi. Come indicato nel Rapporto civico sulla Salute 2022 di Cittadinanzattiva, appena pubblicato, per esemio per una TAC l’attesa è in media di 12 mesi!
Ci sono Regioni più virtuose ed altre meno, ma purtroppo la situazione generale non è delle più rosee.
Vediamo alcune Regioni in dettaglio.
Emilia Romagna-oltre un anno per smaltire i ritardi
In un’intervista al Resto del Carlino, il direttore generale dell’Irccs Sant’Orsola di Bologna, Chiara Gibertoni, ha dichiarato che il Policlinico ha ripreso a pieno ritmo con gli interventi chirurgici. Purtroppo però, per poter recuperare i ritardi “impegno sarà non lungo quanto la pandemai, 24 mesi; ma sarà un percorso che impegnerà anche l’anno futuro“.
Altro problema non indifferente riguarda i ritardi accumulati nella diagnosi precoce. Molti cittadini hanno abbandonato l’abitudine degli screening, ma nei prossimi mesi sarà necessario riprendere questa attività a pieno ritmo, e cercare di recupeare i tempi lunghi lasciati in eredità dal Covid.
Abruzzo-Liste di attesa oltre 12 mesi
Dalle ultime rilevazioni sui tempi e liste di attesa, dell’aprile 2022, la Asl di Pescara non ottiene un buon risultato.
I tempi medi sono lunghi, ma soprattutto per la classe di priorità “programmata” la situazione è difficile. Infatti il cittadino per poter svolgere una prima visita di chirugia endocrinologa, per esempio, deve attendere una media di 323 giorni!
Per una prima visita oncologica il tempo “si riduce” a 235 giorni, per una visita dermatologica a 217 giorni.
Si deduce che la Asl di Pescara può garantire solo tra il 20% ed il 40% del totale delle prestazioni chieste dai cittadini.
Purtroppo questo porta molti cittadini a rinunciare alle cure. Oppure a rivolgersi a strutture fuori Regione, innescando per la Asl il meccanismo di mobilità passiva.
Friuli Venezia Giulia-Liste di attesa oltre 12 mesi e carenza personale
In soli due mesi, l’associazione Diritti del Malato ha raccolto circa cinquanta denunce.
Due anni di restrizioni da Covid hanno rallentanto l’attività di routine della Asl di Udine, che aveva già una situazione difficile.
La presidente dell’Associazione Diritti del Malato, Anna Agrizzi, monitora la situazione.
Delle oltre 50 denunce e segnalazioni, circa 20 sono state fatte diventare veri e propri reclami. Che l’associazione ha poi inviato alle strutture sanitarie coinvolte.
Conclusioni
Purtroppo, nonstante il Pngla (Piano nazionale di governo delle liste di attesa), le Regioni e le Asl fanno ancora molta fatica a superare il problema dei tempi di attesa nei confronti dei cittadini.
Per saperne di più
Contattaci a info@sef.care o visita il ns sito www.sef.care per avere informazioni sulle soluzioni alle Liste di attesa.